Трепанация черепа последствия, Трепанация черепа — последствия после операции

Основной целью лечения является снижение внутричерепного давления и уменьшение отека. Итак, пессимизм связан с риском преждевременной смерти. Мы используем cookie.
ЧМТ является третьей в стране по распространенности причиной смертности после онкологии и сердечно-сосудистых заболеваний. Нейрохирургическая операция подразумевает оперативное лечение заболеваний центральной и периферической нервной системы, возникших как на фоне ЧМТ, так и самостоятельно. Следствием тяжелой ЧМТ и любого нейрохирургического вмешательства является разное по длительности и тяжести нарушение работы мозга, требующее дальнейшей реабилитации под наблюдением невролога.
Программа реабилитации после ЧМТ сугубо индивидуальна, зависит от степени тяжести повреждений, периода протекания и характера осложнений. По сообщению с внешней средой черепно-мозговые травмы подобно переломам могут быть открытыми проникающими, не проникающими и закрытыми. Сочетание этих повреждений может быть разным, например ушиб и сдавливание или кровоизлияние с ушибом. Нередко может быть кровоизлияние с наличием ушиба и сдавливанием мозга гематомой. Травма мозга чаще всего возникает в месте удара, однако зачастую повреждения возникают и на противоположной стороне черепа — в зоне противоудара.
Степень тяжести ЧМТ определяется по шкале комы Глазго оценка открывания глаз, движения и речи пациента : легкая — 13—15 баллов, средняя — 9—12 баллов, тяжелая — 3—9 баллов.
Иными словами, учитываются три фактора: состояние сознания, жизненно важные функции, неврологическая симптоматика. При этом состояние пациента оценивается как удовлетворительное, средней тяжести, тяжелое, крайне тяжелое, терминальное между жизнью и смертью.
Чем серьезнее травма и глубже ее проникновение, тем тяжелее наступает выздоровление пациента. В отдаленный посттравматический период возможно развитие эпилепсии приобретенная эпилепсия , окклюзионной гидроцефалии, неврозов, паркинсонизма. Также не редки случаи арахноидита, арахноэнцефалита заболевание ЦНС —серозное негнойное воспаление паутинной оболочки головного или спинного мозга.
Ранний период 2—5 суток — реабилитация сводится к профилактике осложнений со стороны дыхательной и сердечно-сосудистой системы. Практикуется профилактика пролежней резиновые или ватно-марлевые круги под костные выступы, противолежневые матрасы, ультрафиолетовое облучение , дыхательная гимнастика и лечение положением валики и специальные укладки, продолжительность процедуры — 3—4 часа.
Физические нагрузки ограничены, используются пассивные, пассивно-активные упражнения. При сердечно-сосудистых расстройствах, значительной неустойчивости артериального давления, выраженной сердечной недостаточности дыхательные упражнения запрещены. Показан легкий массаж в мышцах для предотвращения отека и снятия спазмов. Возможны физиопроцедуры с анальгетиками для предотвращения болевого синдрома, а также для улучшения кровообращения и снятия отеков.
Промежуточный период 5—30 суток характерен выявлением нарушений, свойственных для данного вида травмы. Это могут быть геми- и тетрапарезы дисфункция конечностей , геми- или моноплегии параличи разной степени тяжести. По мере возможности практикуют дыхательную и лечебную гимнастику ЛФК как для мышечного тонуса, так и для предотвращения возникновения гетеротопической оссификации процесс формирования костной ткани в нетипичных местах внескелетно. Для уменьшения спастичности применяют лечение положением, локальный и точечный массаж, физиотерапию, термотерапию парафино-, озокерито- или криотерапию , гидротерапию вихревые ванны , назначают миорелаксанты расслабляющие мышцы препараты.
Поздний восстановительный период с 4—5 недель до 4 месяцев требует максимальных усилий со стороны пациента. В этот период больного постепенно адаптируют к вертикальному положению, подготавливают к вставанию и ходьбе.
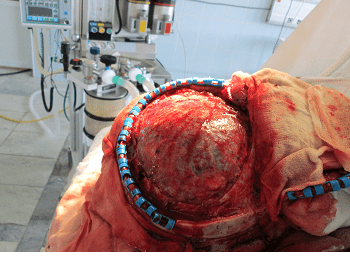
Наряду с лечением положением и дыхательной гимнастикой при стабилизации кровообращения и ликвоциркуляции увеличивают нагрузку при занятиях ЛФК. У больных разрабатывают функцию равновесия. Цель трепанации — организация доступа к пораженным тканям и сосудам головного мозга. В ходе процедуры в черепной коробке делается отверстие определенного диаметра , позволяющее проникнуть скальпелю хирурга для резекции поврежденного участка мозга.
Другой вариант организации доступа — иссечение фрагмента костного каркаса и соединительной ткани, и возвращение после операции вырезанного сегмента на место с наложением скрепляющих швов. Осложнения послеоперационного периода могут быть обусловлены повреждениями мозга еще до лечебных мероприятий, качеством оперативного вмешательства и последующего медицинского ухода, особенностями организма пациента. Вскрытие черепного каркаса может вызвать отек мозгового вещества рядом с зоной хирургических действий, и спровоцировать временные неврологические нарушения.
Характер нарушений и их проявления отсутствие равновесия, паралич, проблемы с речью, ухудшение зрения и иные изменения зависят от локации отека. Чаще всего отклонения пропадают после того, как исчезает отек.

Затяжное, глубокое и обширное нарушение тканевой структуры приводит к сохранению негативных изменений в течение длительного времени, иногда — всю жизнь. В процессе хирургического вмешательства повреждается множество кровеносных сосудов , вследствие чего зона оперативных манипуляций может кровоточить длительное время.
Во избежание критических последствий, врачи ставят дренаж для вывода крови из полости черепной коробки.
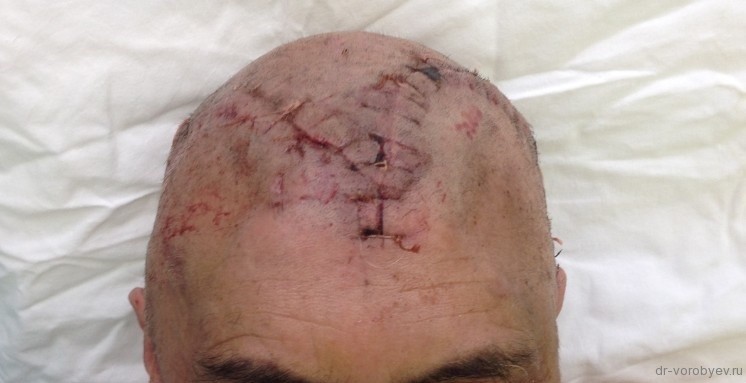
В противном случае накапливающаяся масса может задеть нервные волокна и вызвать судороги. Непрекращающееся кровотечение становится поводом для повторной операции. Неизбежное последствие трепанации — деформация черепного каркаса в месте оперативных действий. В области надрезов зачастую происходит разрастание клеток соединительной и костной ткани, образуется коллоидный рубец.
Для ликвидации косметического дефекта приходится прибегать к пластической коррекции костей черепа. Как правило, на такой шаг идут люди молодого возраста. Соблюдение правил антисептики практически не допускает попадание инфекции в клетки мозга в процессе операции. Отек мозга — состояние, при котором происходит скопление лишней жидкости внутри черепной коробки на фоне травм головы, инфекций или опухолей.
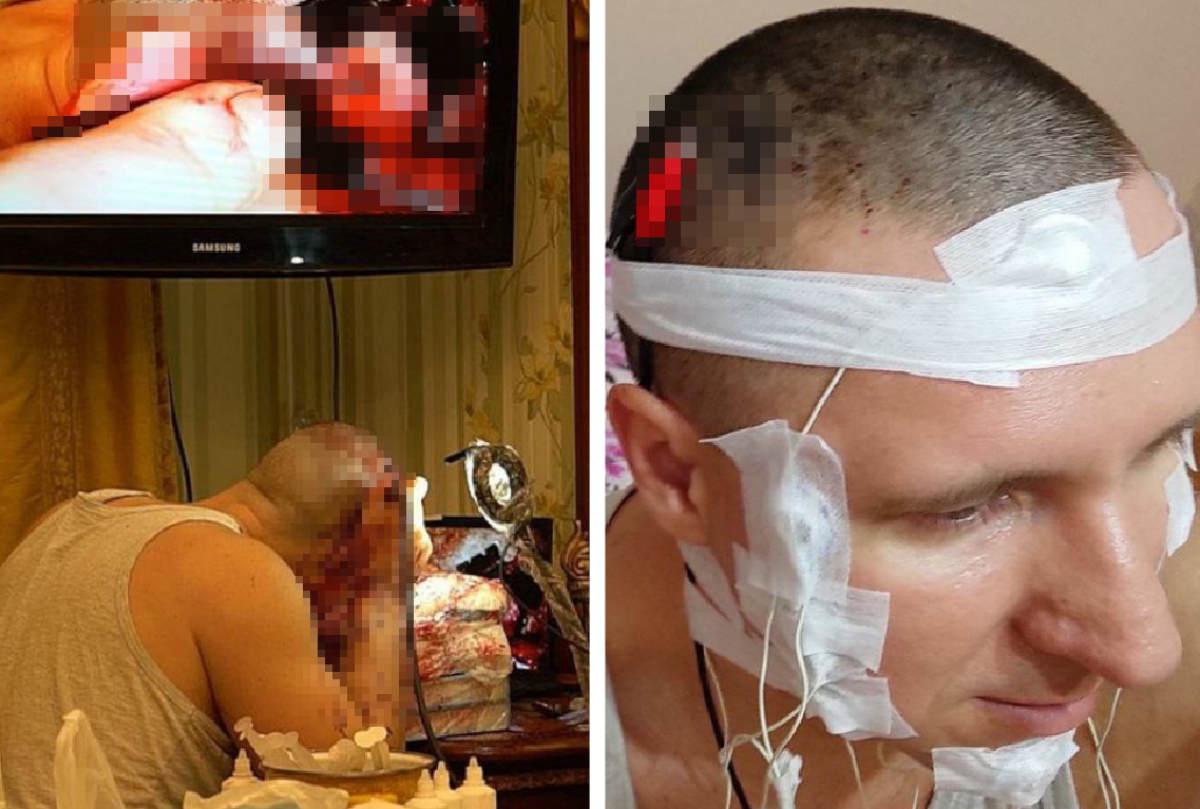
Он является серьезным и потенциально опасным осложнением, требующим немедленного медицинского вмешательства, поэтому при появлении любого подозрительного симптома нужно срочно обратиться к врачу. Признаки отека головного мозга сопровождают травмы и соматические патологии.
Несмотря на разное происхождение, эти состояния приводят к примерно одинаковым последствиям: давление внутри черепа возрастает, возникает ишемия и связанные с ней тяжелые последствия.
Обследование при подозрении на отек мозга начинается со сбора анамнеза: врач выясняет жалобы пациента, уделяя внимание таким признакам, как головокружение, головная боль, нарушение координации, тошнота и рвота. Также проводятся неврологические тесты и уточняется информация о сопутствующих заболеваниях или происходящих накануне появления первых симптомов отека мозга травм, ушибов.
Для объективной оценки состояния используется шкала Глазго из 15 баллов: от ясного сознания до терминальной комы. По мере понимания, от чего развился отек головного мозга, диагностический план может быть скорректирован.
Обычно при симптомах, характерных для отека мозга, пациентам рекомендуют отправиться к неврологу или травматологу.
Если самому понять, какие факторы спровоцировали проблему, невозможно, можно записаться на первичный прием к терапевту, который направит к нужному специалисту. В экстренных случаях, на фоне потери сознания, судорог, сильной рвоты, нужно вызвать службу скорой помощи. Отек головного мозга нужно отличать от набухания: в первом случае жидкость накапливается в межклеточных пространствах, во втором — внутри клеток. В современной медицине выделяют несколько видов патологического состояния, которые часто дополняют друг друга у одного пациента:.
Отечность мозга может быть связана с травмами, нарушением кровообращения, образованием и развитием доброкачественных и злокачественных опухолей, воспалениями и неврологическими патологиями. Причиной отека головного мозга могут стать интоксикации, в том числе алкогольными напитками и наркотическими средствами.
Также накопление токсинов бывает следствием нарушения функции печени или почек. Черепно-мозговая травма возникает в результате сильного удара головой при падении, ушибе, автомобильной аварии.
Симптомы включают головную боль, головокружение, тошноту и рвоту, расстройство сознания. Осложнениями могут стать повреждение кровеносных сосудов, кровоизлияние, от чего бывает отек мозга. Обследование проводится с помощью компьютерной или магнитно-резонансной томографии, позволяющей оценить степень тяжести травмы и определить тактику лечения. При легкой или умеренной форме обычно применяется консервативная терапия: прием противовоспалительных и противоотечных препаратов, контроль давления внутри черепа и поддержание электролитного баланса.
Хирургическое вмешательство проводится для удаления крови из черепной коробки, резекции поврежденного участка мозга. Гидроцефалия — заболевание, при котором внутричерепное давление повышается из-за накопления лишней жидкости в мозговых желудочках. Механизм развития связан с нарушением равновесия между производством и рассасыванием ликвора в результате расстройства его циркуляции, обструкции или увеличения выработки на фоне врожденных аномалий, инфекционных заболеваний, опухолей, травм головы.
Признаки гидроцефалии зависят от возраста пациента и тяжести заболевания. У новорожденных основным проявлением является увеличение размеров головы, у взрослых симптомы отека головного мозга включают тошноту, рвоту, нарушение координации и когнитивных функций. Для диагностики требуются методы визуализации, которые позволяют увидеть увеличение размеров желудочков и оценить степень поражения: магнитно-резонансная или компьютерная томография, рентгенография. Лечение гидроцефалии предусматривает хирургическое вмешательство для устранения причин повышенного давления или установки шунта, который обеспечит отток избыточной жидкости.
Также может потребоваться комбинированный подход с применением препаратов. Эпилепсия — неврологическое расстройство, при котором пациент регулярно сталкивается с приступами патологической судорожной активности. Причины включают генетическую предрасположенность, черепно-мозговую травму, инфекции центральной нервной системы, опухоли головного мозга. Нарушение нормального формирования электрических импульсов в ЦНС приводит к возникновению эпилептических приступов.
Симптомы зависят от области поражения: у пациента могут случаться эпизоды потери сознания, конвульсии, изменения чувствительности и мышечного тонуса. Неконтролируемые эпилептические приступы способны приводить к развитию отека мозга. Лечение включает длительное применение противосудорожных препаратов, которые помогают контролировать частоту и интенсивность эпилептических приступов. В отдельных случаях показано хирургическое вмешательство для удаления пораженной области мозга или имплантации стимулятора для уменьшения частоты эпизодов.
Энцефалопатия характеризуется нарушением нормальной работы мозга из-за его повреждения или дисфункции. Отек в этом случае возникает в результате увеличения объема жидкости внутри черепной коробки. Механизм развития энцефалопатии связан с травмами, сосудистыми катастрофами, новообразованиями головного мозга, инфекциями и хроническим нарушением кровообращения. Симптоматика на начальных стадиях заболевания включает сонливость, утомляемость, плохую концентрацию и память.
Постепенно проявления энцефалопатии усиливаются: возникает нарушение координации движений, головокружение, боли в голове и судороги.